EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch
Publiziert am 23.05.2018
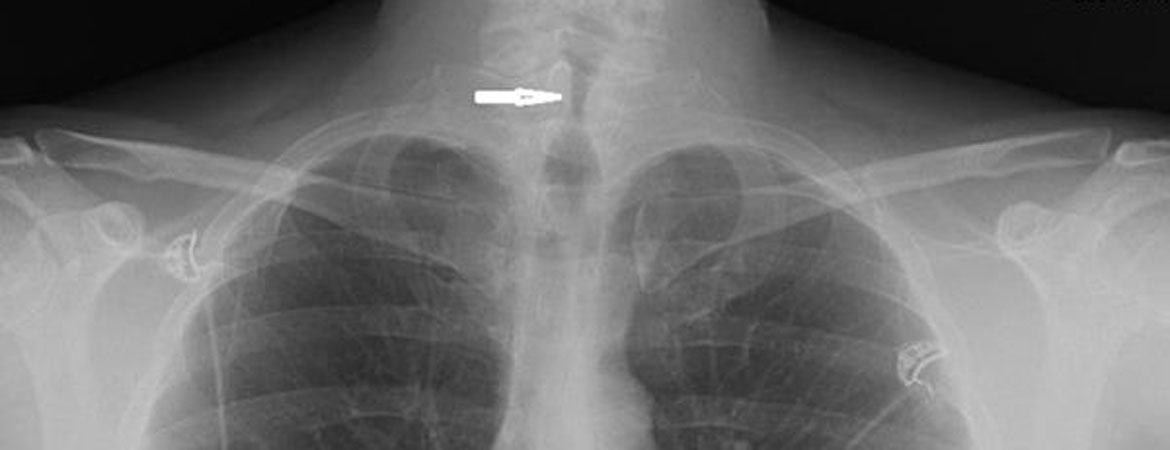
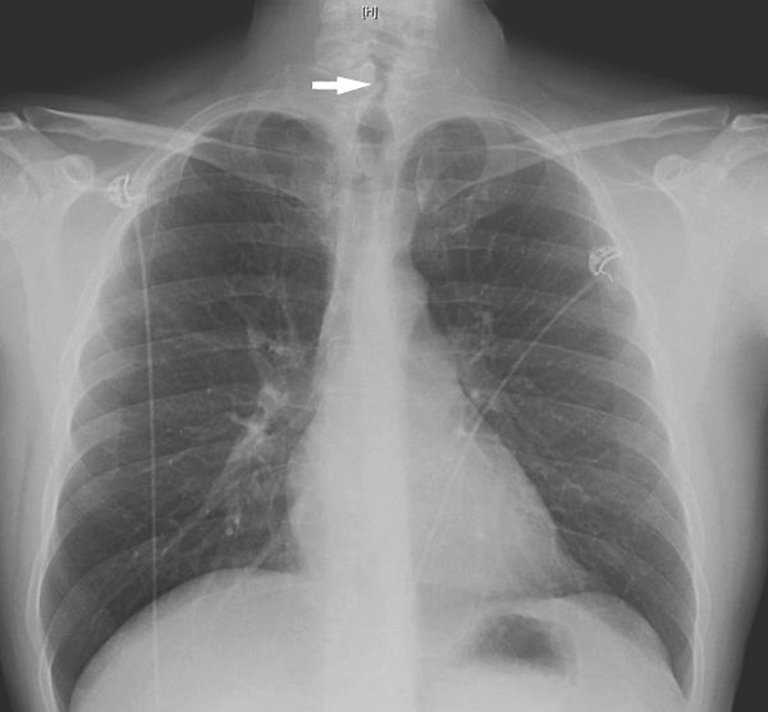
Die notfallmässige Vorstellung des 43-jährigen Patienten mit der Rettung erfolgte aufgrund von kurz nach 04:00 nachts akut aufgetretener Dyspnoe und inspiratorischem Stridor mit zervikalem Engegefühl.
Veröffentlicht unter der Copyright-Lizenz.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Keine kommerzielle Weiterverwendung ohne Genehmigung.
See: emh.ch/en/emh/rights-and-licences/