EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch

Publiziert am 24.03.2020
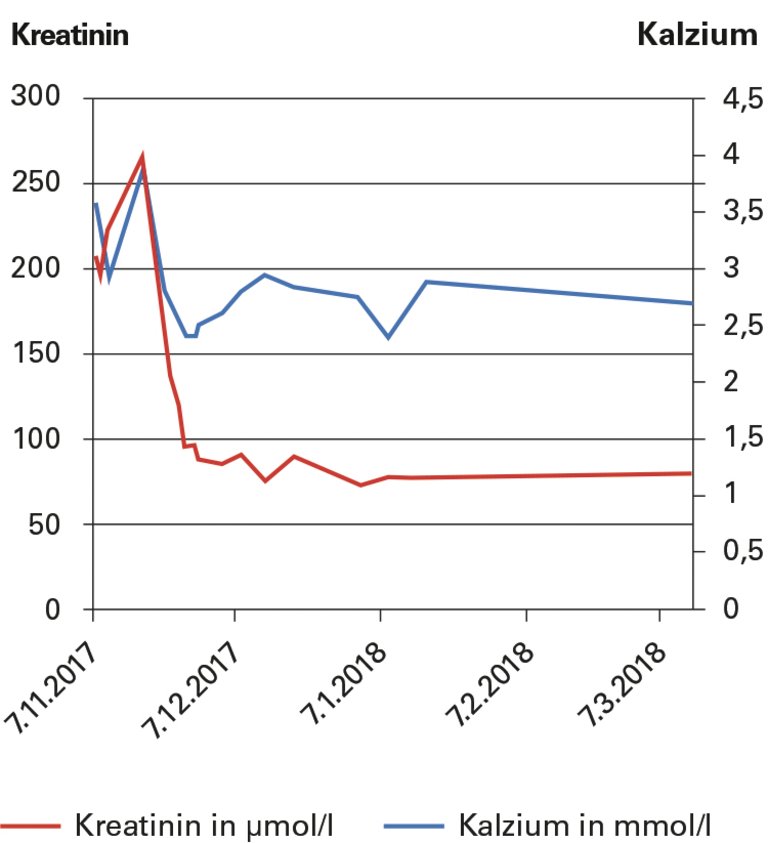
Ein 39-jähriger Patient mit Multipler Sklerose wurde ins Spital überwiesen mit einer symptomatischen Hyperkalzämie und Niereninsuffizienz nach mehrmonatiger Einnahme von Vitamin D in einer Dosis von 100 000 IU/d.
| Tabelle 1: Therapieoptionen der Hyperkalzämie. | |||
| Wirkungseintritt | Wirkmechanismus | Einschränkungen | |
| Isotone NaCl-Lösung | Nach wenigen Stunden | Steigerung der Kalzium-Ausscheidung über Nieren durch Erhöhung des tubulären Flusses. Korrektur der Volumendepletion | Gefahr der Hypervolämie bei Patienten mit Herzinsuffizienz und schwerer Niereninsuffizienz |
| Schleifendiuretika | Nach wenigen Stunden | Hemmung der tubulären Kalzium-Rückresorption durch Hemmung des NKCC2-Kanals in der Henlé Schleife | Nur bei Patienten mit Hypervolämie unter Gabe von isotoner NaCl-Lösung Potentielle Nebenwirkungen: Elektrolytstörung, Verschlimmerung der Dehydratation |
| Bisphosphonate i.v. | Nach 2–4 Tagen | Hemmung der Kalzium-Freisetzung aus Knochen Stärkere kalziumsenkende Wirkung als isotone NaCl-Lösung und Calcitonin | Kontraindikation bei Niereninsuffizienz mit eGFR< 30ml/min. Nebenwirkungen: akute Niereninsuffizienz, nephrotisches Syndrom und Kieferosteonekrosen (jedoch selten bei kurzer Anwendungszeit) |
| RANK-Liganden Denosumab s.c. | Nach 4–10 Tagen | Hemmung der Kalzium-Freisetzung aus Knochen | «Off-label-use». Einsatz bei eGFR < 30 ml/min. oder bei therapierefraktärer Hyperkalzämie unter Biphosphonaten |
| Calcitonin i.m. | Nach 4–6 Stunden | Hemmung der Kalzium-Freisetzung aus Knochen, Steigerung der renalen Kalzium-Ausscheidung | Tachyphylaxie, maximal 48 Stunden geben |
| Glukokortikoide | Nach 2–5 Tagen | Hemmung der 1α-Hydroxylase-Aktivität, verminderte Kalziumresorption. Gute Wirkung vor allem bei granulomatösen Erkrankungen/Lymphomen mit vermehrter Bildung von 1,25-(OH)-Vitamin-D | Steroidnebenwirkungen |
| Kalzimimetika | Nach 2–3 Tagen | Senkung des PTH durch erhöhte Kalzium-Sensivität des Kalzium-sensing-Rezeptors der Nebenschilddrüse | Zulassung nur bei Nebenschilddrüsen-Karzinom und sekundärem Hyperparathyreoidismus bei dialysepflichtiger Niereninsuffizienz, sonst «off-label-use» |
| Hämodialyse Peritonealdialyse | Nach wenigen Stunden Peritonealdialyse braucht etwas länger | Extrakorporelle Elimination von Kalzium | Nur bei sehr schwerer Niereninsuffizienz oder Herzinsuffizienz, wenn nicht genügend Volumen gegeben werden kann oder sehr schwerer, symptomatischer Hyperkalzämie, die auf andere Massnahmen nicht anspricht. Nebenwirkung: katheterassoziierte Komplikationen |
Veröffentlicht unter der Copyright-Lizenz.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Keine kommerzielle Weiterverwendung ohne Genehmigung.
See: emh.ch/en/emh/rights-and-licences/