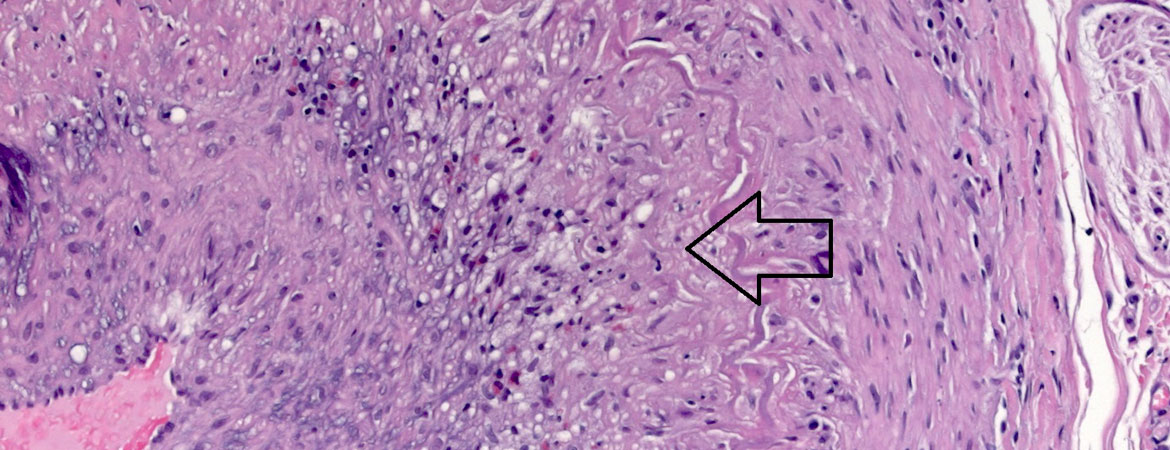
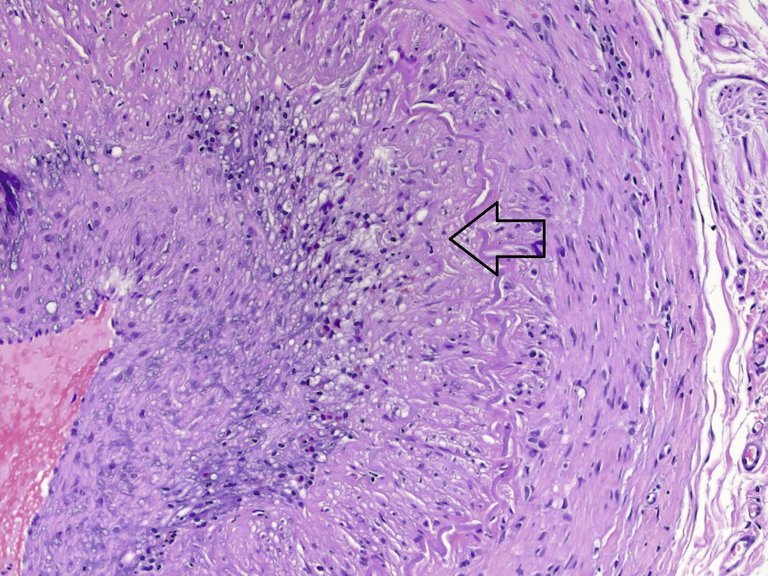
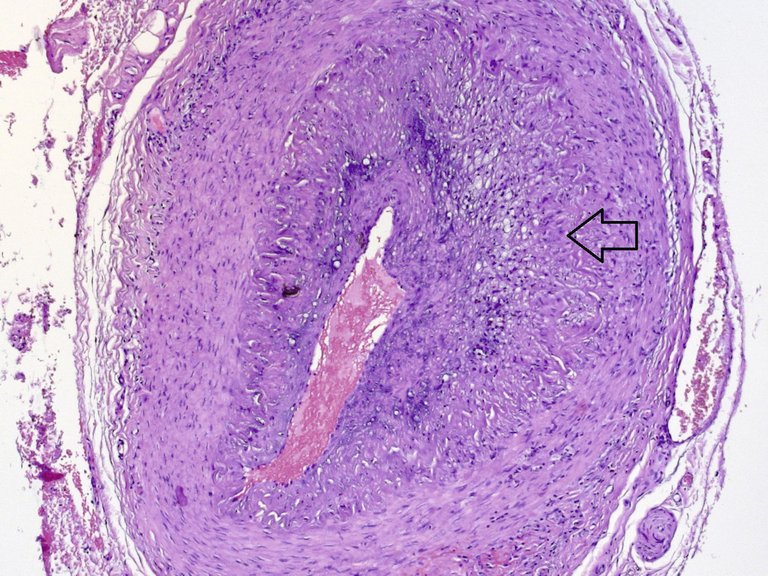
Es braucht eine gewisse Überwindung, einen Patienten, der keine klassische Klinik für eine Horton-Arteriitis aufweist, doch für eine Biopsie der Temporalarterien anzumelden. Jedoch sind die potentiell dramatischen Konsequenzen einer nicht diagnostizierten Riesenzell-Arteriitis ein genügend guter Grund, bei Verdacht die Diagnostik zu vervollständigen. Oft denken wir, das klinische Bild einer Horton-Arteriitis sei ziemlich eindeutig. Die klinische Untersuchung und die Anamnese führen meistens schon zu einer Verdachtsdiagnose, die dann bei Erhöhung der Entzündungszeichen zur Biopsie der Temporalarterien führt. Mittels nichtinvasiver radiologischer Verfahren wie Ultraschall, Angio-MRT oder PET kann es gelingen, den Verdacht durch Nachweis von entzündlichen Veränderungen in den Arterien zu erhärten. Nicht selten ist das klinische Bild einer Riesenzell-Arteriitis (deren Prävalenz relativ hoch ist, da die Wahrscheinlichkeit, im Verlauf des Lebens daran zu erkranken, je nach ethnischer Herkunft bis zu 1% sein kann) jedoch sehr untypisch. In ungefähr 10% der Fälle, wie bei unserem Patienten, sind sogenannte konstitutionelle Symptome wie Appetitlosigkeit, Malaise, Gewichtsverlust und leichtes Fieber, zusammen mit einer Erhöhung der Entzündungswerte, die einzigen Hinweise auf die Diagnose. Auch gibt es eine Reihe von klinischen Zeichen, die man nicht intuitiv mit einer Horton-Arteriitis in Verbindung setzt, die jedoch wichtige Spuren auf dem Weg der Diagnose sein können: Ein nicht erklärter Reizhusten, Halsschmerzen, eine Gesichtsschwellung, Dysarthrie und sogar eine ovarielle oder uterine Mitbeteiligung wurden beschrieben [1]. Auch Laboranalytische Veränderungen wie eine Anämie, eine Thrombozytose und eine Hypoalbuminämie sind oft Bestandteile des initialen paraklinischen Bildes [2]. Schliesslich ist auch das histologische Bild nicht immer eindeutig; das Spektrum der Befunde ist breit, und der Grad der Entzündung und das Vorhandensein von typischen Veränderungen variieren mit dem spontanen Verlauf der Krankheit und der Gabe von Kortikosteroiden, die trotzdem bei hohem Verdacht noch vor der Biopsie eingeführt werden sollen, da sie trotz Veränderung der Histologie für einige Tage die Diagnosestellung noch ermöglichen. In diesem Zusammenhang muss daran erinnert werden, dass es (vor allem in unklaren Fällen) von Vorteil ist, eine beidseitige und genügend lange (mindestens 2 cm) Biopsie zu verlangen, da der Befall nicht selten – wie in unserem Fall – nur einseitig oder nur in bestimmten Abschnitten der Arterie zu finden ist. Mehrere Modelle wurden untersucht, um die Pre-test-Wahrscheinlichkeit einer positiven Biopsie zu errechnen; kein mathematisches Modell konnte definitiv überzeugen, jedoch konnte gezeigt werden, dass bei gleichzeitigem Vorhandensein einer Claudicatio masticatoria, eines neu aufgetretenen Kopfschmerzes, von Schmerzen an der Kopfhaut und einer Visusstörungen von einer hohen Wahrscheilichkeit einer positiven Biopsie ausgegangen werden kann [3]. Bei Fehlen einer Claudicatio mandibulae oder von Schmerzen in der Schläfenregion, bei einer BSG unter 40 mm/h und bei Vorhandensein einer Synovitis (welche an eine alternative Diagnose denken lässt) liegt hingegen der negativ-prädiktive Wert für eine Horton-Arteriitis bei 95% [4].