EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch
Publié le 16.02.2021
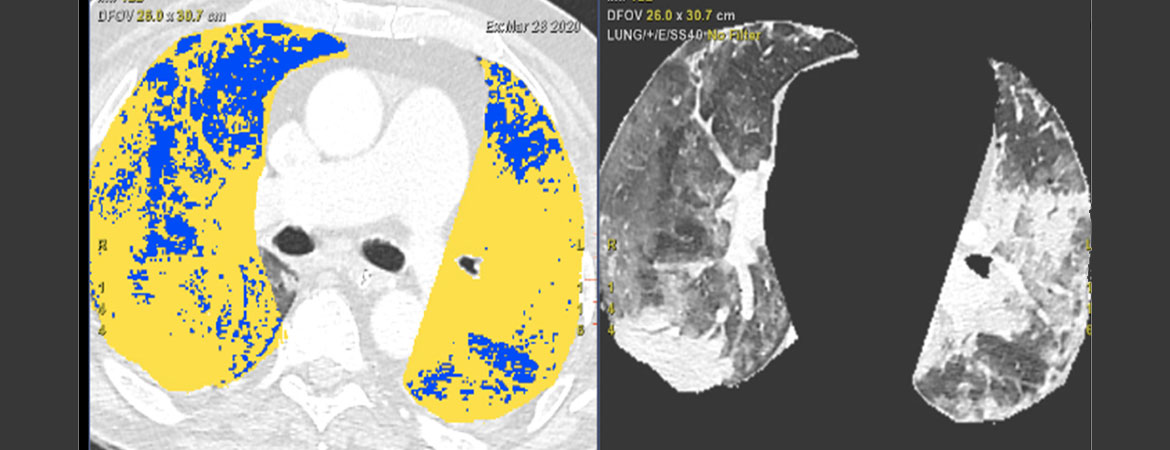
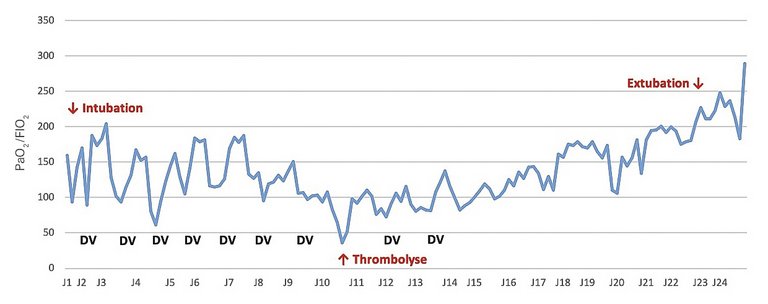
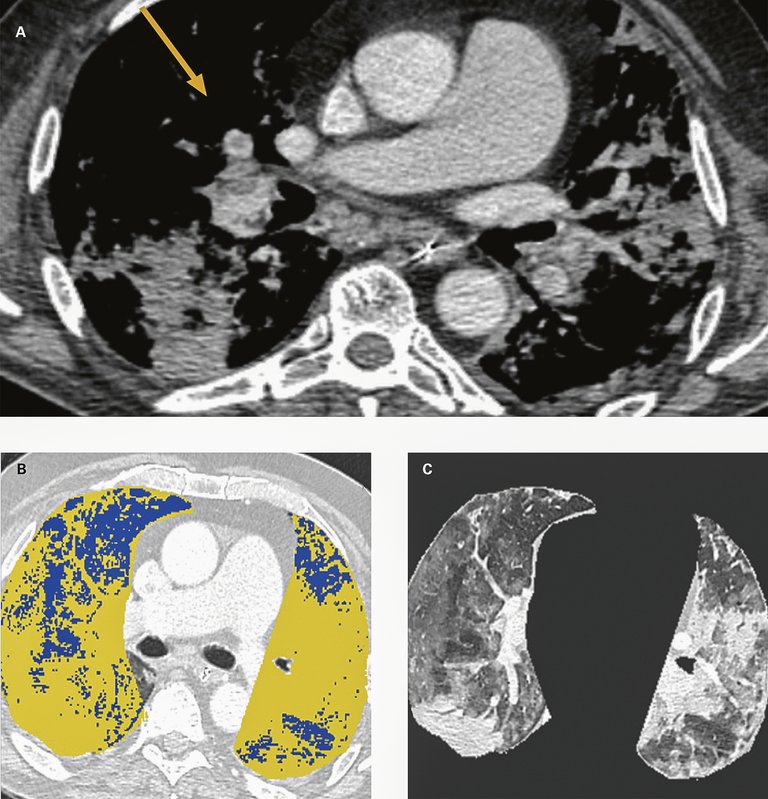
Un homme de 73 ans consulte aux urgences pour un syndrome grippal et il est testé positif pour le SARS-CoV-2. Trois jours plus tard, il développe une dyspnée de stade NYHA IV associée à des douleurs thoraciques.
Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/