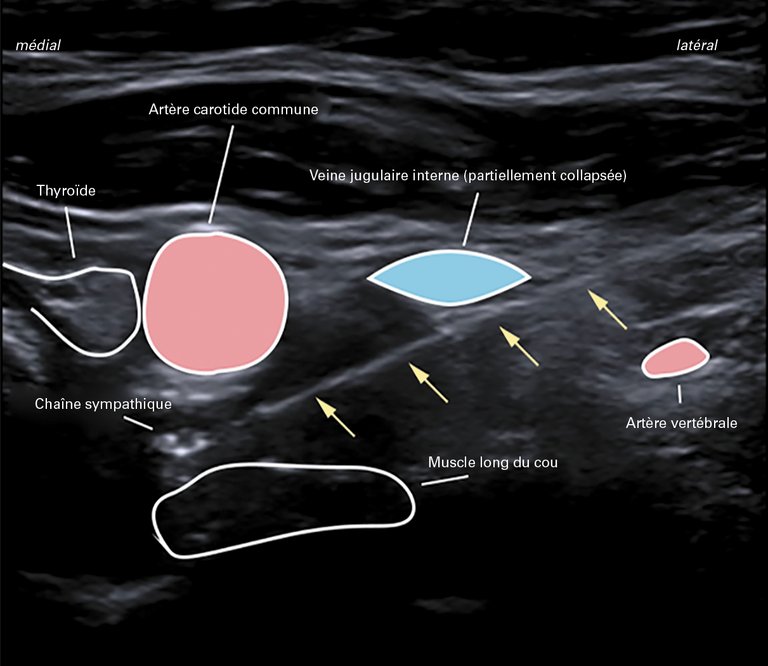
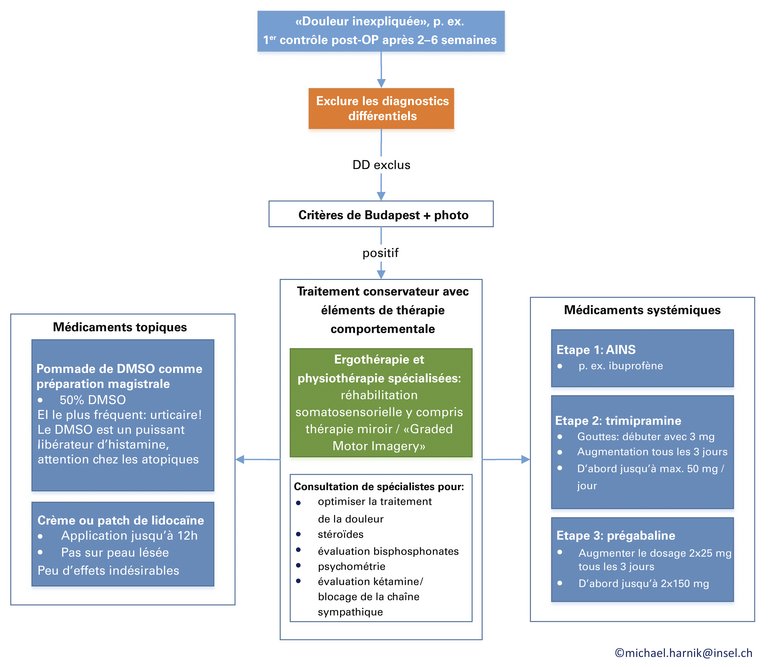
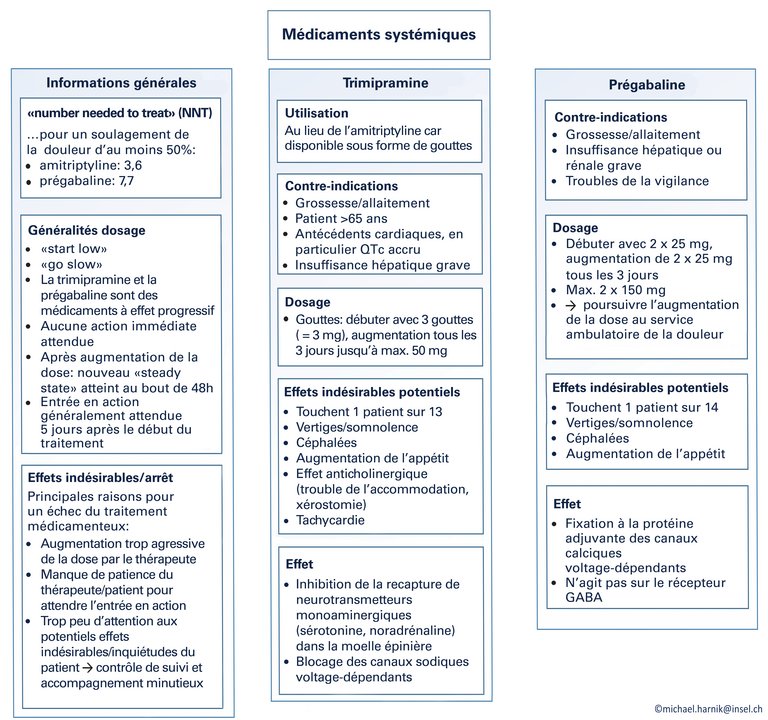
1 Lazaro RP. Complex regional pain syndrome: medical and legal ramifications of clinical variability and experience and perspective of a practicing clinician. J Pain Res [Internet] 2016;10:9–14. Available from:
https://pubmed.ncbi.nlm.nih.gov/28031726.
2 Miller C, Williams M, Heine P, Williamson E, O’connell N. Current practice in the rehabilitation of complex regional pain syndrome: a survey of practitioners. Disabil Rehabil. 2019;41(7).
3 Birklein F. Diagnostik und Therapie komplexer regionaler Schmerzsyndrome (CRPS). Dtsch. Gesellschaft für Neurol. (Hrsg.), Leitlinien für Diagnostik und Ther. der Neurol. 2018.
4 Perez RSG, Kwakkel G, Zuurmond WW, de Lange JJ. Treatment of Reflex Sympathetic Dystrophy (CRPS Type 1): A Research Synthesis of 21 Randomized Clinical Trials. J Pain Symptom Manage. 2001;21(6):511–26. [cited 2020 Apr 28]. Available from:
https://www.sciencedirect.com/science/article/pii/S0885392401002822?via%3Dihub.
5 Duong S, Bravo D, Todd KJ, Finlayson RJ, Tran DQ. Treatment of complex regional pain syndrome: an updated systematic review and narrative synthesis. Can J Anesth. 2018;65(6).
6 Goebel A, Barker C, Turner-Stokes L. Complex regional pain syndrome in adults: UK guidelines for diagnosis, referral and management in primary and secondary care. London: RCP, 2018.
7 Schwender T. Komplexes regionales Schmerzsyndrom: Nach wie vor wenig Evidenz zur Therapie. Jahreskongress der Schweizerischen Gesellschaft für Rheumatol 2018;(November).
8 O’Connell NE, Wand BM, McAuley J, Marston L, Moseley GL. Interventions for treating pain and disability in adults with complex regional pain syndrome. Cochrane database Syst Rev. 2013;2013(4):CD009416-CD009416. Available from:
https://pubmed.ncbi.nlm.nih.gov/23633371.
9 Kingery WS. A critical review of controlled clinical trials for peripheral neuropathic pain and complex regional pain syndromes. Pain. 1997;73(2):123–39.
10 Finnerup NB, Attal N, Haroutounian S, et al. Pharmacotherapy for neuropathic pain in adults: A systematic review and meta-analysis. Lancet Neurol. 2015;14(2):162–73.
11 Haroutounian S, Finnerup NB. Recommendations for Pharmacologic Therapy of Neuropathic Pain [Internet]. Fourth Edi. Elsevier; 2018. Available from:
http://dx.doi.org/10.1016/B978-0-323-40196-8.00050-4.
12 Shim H, Rose J, Halle S, Shekane P. Complex regional pain syndrome: a narrative review for the practising clinician. BJA Br J Anaesth. 2019;123(2):e424–33. Available from:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6676230/.
13 Brunner F, Bachmann LM, Perez RSGM, Marinus J, Wertli MM. Painful swelling after a noxious event and the development of complex regional pain syndrome 1: A one-year prospective study. Eur J Pain (United Kingdom). 2017;21(9):1611–7.
14 Bean DJ, Johnson MH, Heiss-Dunlop W, Kydd RR. Extent of recovery in the first 12 months of complex regional pain syndrome type-1: A prospective study. Eur J Pain. 2016;20(6):884–94..
15 Harden RN, Maihofner C, Abousaad E, et al. A prospective, multisite, international validation of the Complex Regional Pain Syndrome Severity Score. Pain. 2017;158(8):1430–6. Available from:
http://www.ncbi.nlm.nih.gov/pubmed/28715350
16 Llewellyn A, McCabe CS, Hibberd Y, et al. Are you better? A multi-centre study of patient-defined recovery from Complex Regional Pain Syndrome. Eur J Pain (United Kingdom). 2018;22(3):551–64.
17 Bean DJ, Johnson MH, Heiss-Dunlop W, Lee AC, Kydd RR. Do psychological factors influence recovery from complex regional pain syndrome type 1? A prospective study. Pain. 2015;156(11): 2310–8. Available from:
https://journals.lww.com/pain/Fulltext/2015/11000/Do_psychological_factors_influence_recovery_from.24.aspx.
18 Harden RN, Oaklander AL, Burton AW, et al. Complex regional pain syndrome: Practical diagnostic and treatment guidelines, 4th edition. Pain Med (United States). 2013;14(2):180–229.
19 Smart KM, Wand BM, O’Connell NE. Physiotherapy for pain and disability in adults with complex regional pain syndrome (CRPS) types I and II. Cochrane Database Syst Rev. 2016;2016(2).
20 Zuurmond WWA, Langendijk PNJ, Bezemer PD, Brink HEJ, de Lange JJ, van Loenen AC. Treatment of acute reflex sympathetic dystrophy with DMSO 50% in a fatty cream. Acta Anaesthesiol Scand. 1996;40(3):364–7. Available from:
https://doi.org/10.1111/j.1399-6576.1996.tb04446.x.
21 Jackson T, Wang Y, Wang Y, Fan H. Self-efficacy and chronic pain outcomes: A meta-analytic review. J Pain. 2014;15(8):800–14. Available from:
http://dx.doi.org/10.1016/j.jpain.2014.05.002.
22 Schlereth T. Diagnose und nicht interventionelle Therapie neuropathischer Schmerzen. DGNeurologie. 2019;1–132.
23 Goh EL, Chidambaram S, Ma D. Complex regional pain syndrome: a recent update. Burn Trauma. 2017;5:1–11. Available from:
http://dx.doi.org/10.1186/s41038-016-0066-4.
24 Kalita J, Vajpayee A, Misra UK. Comparison of prednisolone with piroxicam in complex regional pain syndrome following stroke: A randomized controlled trial. QJM - Mon J Assoc Physicians. 2006;99(2):89–95.
25 Vowles KE, McEntee ML, Julnes PS, Frohe T, Ney JP, Van Der Goes DN. Rates of opioid misuse, abuse, and addiction in chronic pain: A systematic review and data synthesis. Pain. 2015;156(4):569–76.
26 Ray WA, Chung CP, Murray KT, Hall K, Michael Stein C. Prescription of long-acting opioids and mortality in patients with chronic noncancer pain. JAMA - J Am Med Assoc. 2016;315(22):2415–23.
27 Colvin LA, Bull F, Hales TG. Perioperative opioid analgesia-when is enough too much? A review of opioid-induced tolerance and hyperalgesia. Lancet (London, England). 2019;393(10180):1558–68. Available from:
http://files/79/Colvin et al. - 2019 - Perioperative opioid analgesia-when is enough too.pdf.
28 Häuser W. 2. Aktualisierung der S3 Leitlinie «Langzeitanwendungen von Opioiden bei chronischen nicht-tumorbedingten Schmerzen (LONTS)». Der Schmerz. 2020;(34).
29 Häuser W, Schug S, Furlan AD. The opioid epidemic and national guidelines for opioid therapy for chronic noncancer pain: A perspective from different continents. Pain Reports. 2017;2(3):1–11.
30 van de Vusse AC, Stomp-van den Berg SGM, Kessels AHF, Weber WEJ. Randomised controlled trial of gabpentin in Complex Regional Pain Syndrome type 1 [ISRCTN84121379]. BMC Neurol. 2004;4:1–9.
31 Brown S, Johnston B, Amaria K, et al. A randomized controlled trial of amitriptyline versus gabapentin for complex regional pain syndrome type I and neuropathic pain in children. Scand J Pain. 2016;13:156–63. [cited 2020 Apr 5]. Available from:
https://www.sciencedirect.com/science/article/abs/pii/S1877886016300556.
32 Harke H, Harke O, Gretenkort P, Ladleif HU. Henning Harke, Ole Harke. Anesth Analg. 2001;92(9):488–95.
33 Christensen K, Jensen EM, Noer I. The reflex dystrophy syndrome response to treatment with systemic corticosteroids. Acta Chir Scand. 1982;148(8):653–5.
34 Grundberg AB. Reflex sympathetic dystrophy: Treatment with long-acting intramuscular corticosteroids. J Hand Surg Am. 1996;21(4):667–70.
35 Bianchi C, Rossi S, Turi S, Brambilla A, Felisari G, Mascheri D. Long-term functional outcome measures in corticosteroid-treated complex regional pain syndrome. Eura Medicophys. 2006;42(2):103–11.
36 Kalita J, Misra UK, Kumar A, Bhoi SK. Long-term prednisolone in post-stroke complex regional pain syndrome. Pain Physician. 2016;19(8):565–74.
37 Finch PM, Drummond ES, Dawson LF, Phillips JK, Drummond PD. Up-Regulation of cutaneous α1-adrenoceptors in complex regional pain syndrome type I. Pain Med (United States). 2014;15(11):1945–56.
38 Mailis-Gagnon A, Bennett GJ. Abnormal contralateral pain responses from an intradermal injection of phenylephrine in a subset of patients with complex regional pain syndrome (CRPS). Pain. 2004;111(3):378–84.
39 O’Connell NE, Wand BM, Gibson W, Carr DB, Birklein F, Stanton TR. Local anaesthetic sympathetic blockade for complex regional pain syndrome. Cochrane Database Syst Rev. 2016;2016(7).
40 Aleanakian R, Chung B-Y, Feldmann RE, Benrath J. Effectiveness, safety and predictive potential in ultrasound-guided stellate ganglion blockades for the treatment of sympathetically maintained pain. Pain Pract. 2020;0–2.
41 Chevreau M, Romand X, Gaudin P, Juvin R, Baillet A. Bisphosphonates for treatment of Complex Regional Pain Syndrome type 1: A systematic literature review and meta-analysis of randomized controlled trials versus placebo. Jt bone spine. 2017;84(4):393–9.
42 Varenna M, Adami S, Sinigaglia L. Bisphosphonates in complex regional pain syndrome type I: How do they work? Clin Exp Rheumatol. 2014;32(4):451–4.
43 Kumar K, Rizvi S, Bnurs SB. Spinal cord stimulation is effective in management of complex regional pain syndrome I: Fact or fiction. Neurosurgery. 2011;69(3):566–78.
44 Visnjevac O, Costandi S, Patel BA, Azer G, Agarwal P, Bolash R, Mekhail NA. A Comprehensive Outcome-Specific Review of the Use of Spinal Cord Stimulation for Complex Regional Pain Syndrome. Pain Pract. 2017;17(4):533–45.
45 Connolly SB, Prager JP, Harden RN. A Systematic Review of Ketamine for Complex Regional Pain Syndrome. Pain Med (United States). 2015;16(5):943–69.
46 Zhao J, Wang Y, Wang D. The Effect of Ketamine Infusion in the Treatment of Complex Regional Pain Syndrome: a Systemic Review and Meta-analysis. Curr Pain Headache Rep. 2018;22(2):2–9.
47 Forouzanfar T, Köke AJA, van Kleef M, Weber WEJ. Treatment of complex regional pain syndrome type I. Eur J Pain. 2002;6(2):105–22. Available from:
https://doi.org/10.1053/eujp.2001.0304.
48 Sahin F, Yilmaz F, Kotevoglu N, Kuran B. Efficacy of salmon calcitonin in complex regional pain syndrome (type 1) in addition to physical therapy. Clin Rheumatol. 2006;25(2):143–8. Available from:
https://doi.org/10.1007/s10067-005-1153-2.
49 O’Connell NE, Wand BM, Mcauley J, Marston L, Moseley GL. Interventions for treating pain and disability in adults with complex regional pain syndrome- an overview of systematic reviews. Cochrane Database Syst Rev. 2013;2013(4).
50 Goebel A, Bisla J, Carganillo R, et al. Low-dose intravenous immunoglobulin treatment for long-standing complex regional pain syndrome a randomized trial. Ann Intern Med. 2017;167(7): 476–83.
51 Da Costa VV, De Oliveira SB, Fernandes M do CB, Saraiva RÂ. Incidence of Regional Pain Syndrome after Carpal Tunnel Release. Is there a Correlation with the Anesthetic Technique? Rev Bras Anestesiol. 2011;61(4):425–33.
52 Reuben SS. Preventing the development of complex regional pain syndrome after surgery. Anesthesiology. 2004;101(5):1215–24.
53 Zyluk A, Puchalski P. Pain control in chronic, refractory CRPS by continuous brachial plexus analgesia. Handchirurgie Mikrochirurgie Plast Chir. 2018;50(3):190–5.
54 Grieve S, Perez RSGM, Birklein F, et al. Recommendations for a first Core Outcome Measurement set for complex regional PAin syndrome Clinical sTudies (COMPACT). Pain. 2017;158(6):1083–90.
55 Brunner F. SDRC: Quelles sont les nouveautés? Forum Med Suisse. 2018;18(3):59–60.