EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch

Publié le 23.11.2022
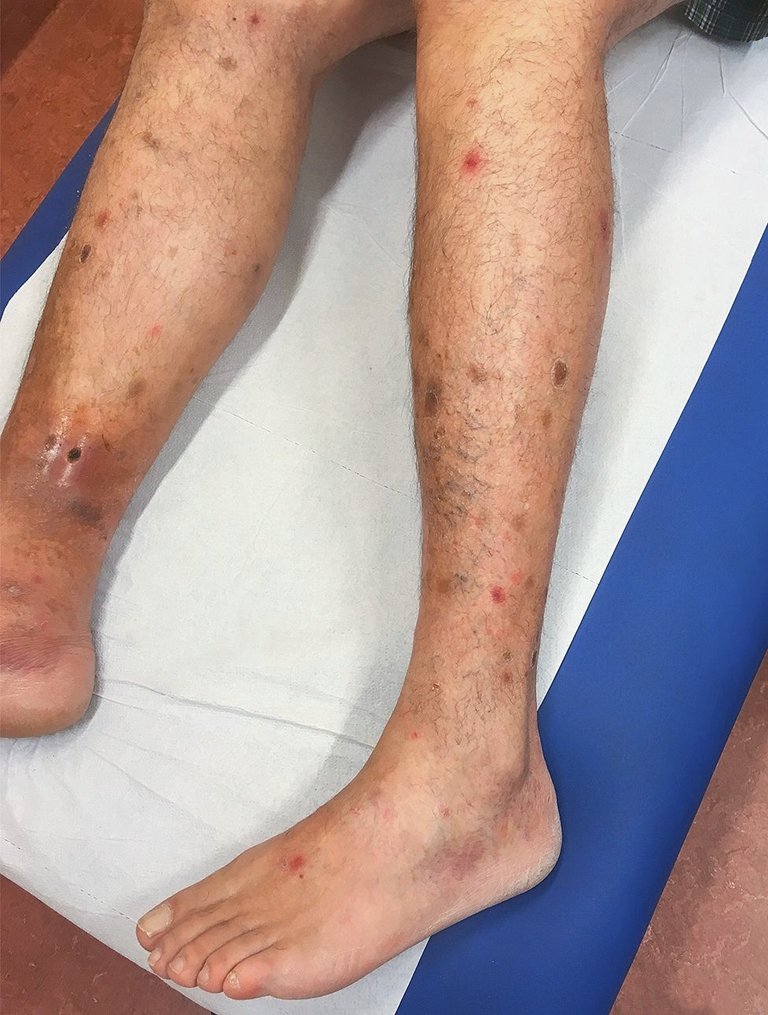
Un patient de 50 ans consulte aux urgences pour l’apparition de lésions cutanées non prurigineuses il y a deux mois, de type purpuriques, de morphologie ronde et par endroits palpables, non confluentes, au niveau des membres inférieurs.
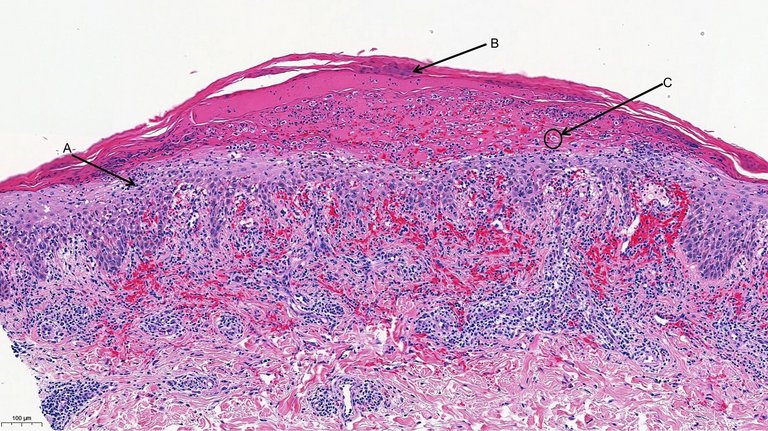
| Tableau 1: Diagnostics différentiels d’un PLEVA, à évoquer chez chaque personne présentant une atteinte cutanée de type maculo-papulaire squameuse de type polymorphe [1, 5] | ||
| Fréquence | Caractéristiques | |
| Inflammatoire | ||
| Erythème polymorphe | Fréquent | Lésions en cocarde, souvent aux extrémités Atteinte des muqueuses possible Réaction à un agent infectieux (souvent virus de l'herpès simplex et Mycoplasma pneumoniae) |
| Toxidermie lichénoïde | Rare | Notion de prise de médicaments |
| Vasculite leucocytoclasique | Rare | Purpura prédominant aux membres inférieurs Parfois symptômes systémiques |
| Psoriasis en goutte | Environ 0,2% | Lésions multiples généralisées, de petite taille, ovalaires et squameuses Prurit Souvent suite à une infection à Streptococcus beta-haemolyticus |
| Syndrome de Gianotti-Crosti | Rare, atteint surtout les enfants | Exanthème diffus Associé à une infection par le virus d'Epstein-Barr |
| Dermatite herpétiforme | 10–75/100 000 | Eruption symétrique papulo-vésiculaire sur la surface des extenseurs Prurit Souvent associé à la maladie coeliaque |
| Tumoral | ||
| Papulose lymphomatoïde | Rare | Lésions papulo-nodulaire généralisée |
| Infectieux | ||
| Syphilis secondaire | 6,3 pour 100 000 | Lésion maculo-papulaire, atteinte palmo-plantaire fréquente Symptômes systémiques Rapports sexuels à risques |
| Rickettsiose | Zones endémiques | Voyage avec notion de piqûres d’insecte Rash avec éruption centripète Symptômes systémiques Epargne palmo-plantaire |
| Tuberculose cutanée | Rare, surtout dans les pays tropicaux | La clinique dépend du site d’infection Infection parallèle à une tuberculose pulmonaire |
| Varicelle | Fréquent, surtout chez les enfants | Apparition rapide d’une éruption papulo-vésiculaire à différents stades d’évolution Prurit, contagiosité élevée Symptômes systémiques |
| PLEVA: pityriasis lichénoïde aigu et varioliforme. | ||

Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/