EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch

Publié le 05.01.2021
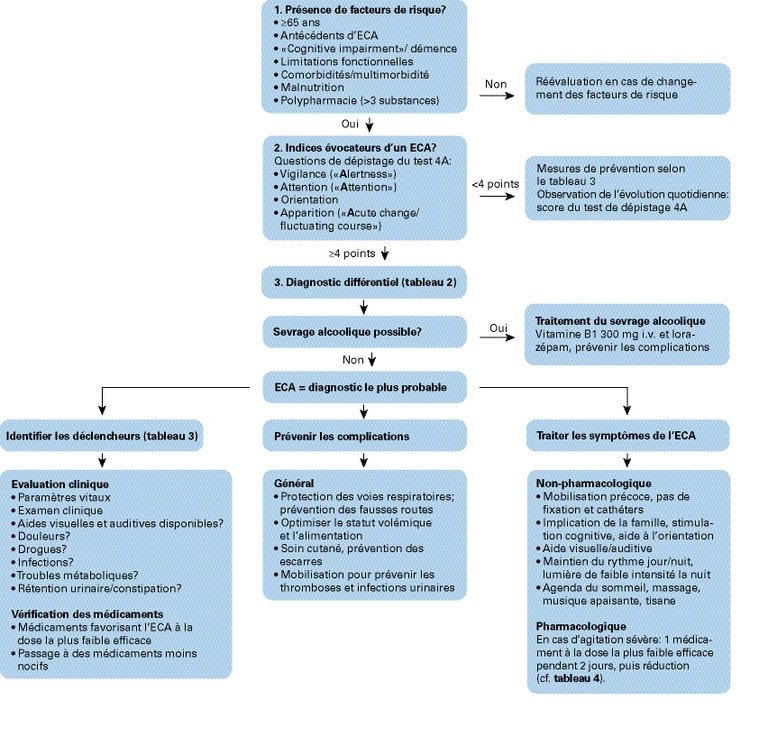
Cet article propose un algorithme clinique pour la prévention, le dépistage et le traitement de l’état confusionnel aigu durant une hospitalisation aiguë, sur la base des preuves les plus récentes.
| Tableau 1: Critères diagnostiques selon la Classification internationale des maladies [10]. | |
| Psychopathologie | Symptômes |
| Troubles de la conscience et de l’attention | Quantitatifs: troubles de la vigilance (somnolence, sopor, coma) |
| Qualitatifs: rétrécissement du champ de la conscience (focalisation sur certains contenus de vécu), baisse de l’attention, clarté réduite de la perception de l’environnement | |
| Troubles de la cognition, de la perception et de l’orientation | Troubles de la mémoire, troubles de la perception, comme par ex. hallucinations visuelles, désorientation dans la sphère temporelle, spatiale, personnelle ou situationnelle |
| Troubles psychomoteurs | Hypo- ou hyperactivité et changement imprévisible entre les deux, allongement du temps de réaction, logorrhée ou diminution du débit verbal, réaction de frayeur renforcée |
| Troubles du rythme sommeil-veille | Troubles du sommeil (jusqu’à l’insomnie complète) avec ou sans somnolence diurne ou inversion du rythme sommeil-veille, aggravation nocturne des symptômes, cauchemars |
| Troubles affectifs | Dépression, anxiété, irritabilité, euphorie, apathie ou perplexité |
| Diagnostic de l’ECA = symptômes légers ou sévères dans chacun des domaines psychopathologiques mentionnés ci-dessus | |
| Tableau 2: Diagnostics différentiels. | |
| Diagnostic | Eléments diagnostiques de différenciation |
| Démence | Début et évolution temporelle (aigu vs. chronique, fluctuation des symptômes)? Conscience? Attention? Langage? |
| Autres maladies du SNC(encéphalite, AVC, AIT, AGT, état de mal épileptique non convulsif) | Déficits neurologiques focaux? Fièvre? EEG? |
| Delirium tremens | Consommation d’alcool dans l’anamnèse? |
| Trouble affectif | Dysphorie? Manie? Fluctuation des symptômes? |
| Schizophrénie | Anamnèse personnelle, schizophrénie connue? Trouble délirant? Hallucinations? |
| SNC: système nerveux central; AVC: accident vasculaire cérébral; AIT: accident ischémique transitoire; AGT: amnésie globale transitoire; EEG: électroencéphalogramme | |
| Tableau 3: Facteurs déclenchants et mesures non-pharmacologiques [1, 13]. | |
| Facteurs déclenchants | Mesures |
| Privation sensorielle (acuité visuelle réduite, déficience auditive) | S’assurer que des aides auditives et visuelles soient disponibles. |
| Fixations, installations, immobilisation | Eviter / retirer précocement les fixations, cathéters veineux et sondes urinaires. Mobilisation précoce. |
| Modifications de l’environnement | Eviter les transferts inutiles, équipe soignante constante, implication des proches, objets familiers. |
| Sommeil perturbé | Favoriser le rythme jour-nuit. Amélioration de l’hygiène du sommeil. |
| Rétention urinaire, constipation | Normaliser l’excrétion urinaire et le transit intestinal. Traitement de la constipation et de la rétention urinaire. |
| Déshydratation, troubles électrolytiques, troubles métaboliques et malnutrition | Stabilisation de l’alimentation et de la balance hydrique. Détection et traitement des troubles électrolytiques, des troubles métaboliques et de la malnutrition. |
| Infections | Détection et traitement des infections, en particulier urinaires, pulmonaires et des tissus mous. |
| Maladies cardiaques et pulmonaires (hypoxémie, hypercapnie, hypotension) | Surveillance des paramètres vitaux (SpO2, pression artérielle); en cas de suspicion d’hypercapnie, réaliser une gazométrie artérielle. |
| Maladies du SNC | Détection et traitement des maladies du SNC, telles que la méningo-encéphalite et les hémorragies. Recherche de déficits neurologiques focaux. |
| Dépression | Détection et traitement d’une dépression. |
| Opérations | Pose prudente des indications opératoires. |
| Médicaments/polypharmacie | Eviter la polypharmacie. Utilisation avec retenue de médicaments psychoactifs (benzodiazépines, opiacés, antihistaminiques, anticholinergiques, antidépresseurs tricycliques, antagonistes des récepteurs H2, antiparkinsoniens), tenir compte des interactions médicamenteuses. |
| Sevrage de médicaments, drogues, alcool | Bonne anamnèse des médicaments et drogues, y compris alcool; être attentif aux éventuels symptômes de sevrage et les traiter de façon adéquate. |
| SpO2: saturation périphérique en oxygène; SNC: système nerveux central. | |
| Tableau 4: Traitement pharmacologique de l’état confusionnel aigu. | |||
| Médicament | Posologie | Effets indésirables | Remarques |
| Quétiapine | 12,5–25 mg p.o. 2×/j; en réserve, 12,5 mgtoutes les 2 h, dose journalière max. 50 mg | Forte sédation, faible risque de symptômes extrapyramidaux, hypotension | Utilisable en cas de maladie de Parkinson |
| Halopéridol En l’absence d’amélioration malgré un traitement maximal par halopéridol: changement de substance | 0,25–0,5 mg p.o. fixe 2×/j; en réserve, 0,25–0,5 mg toutes les 30 min., dose journalière max. 2 mg (action max. après 3–6 h, t1/2 12–38 h) | Faible sédation, risque élevé de symptômes extrapyramidaux | – Contre-indication: maladie de Parkinson – Risque: torsades de pointes, syndromes extrapyramidaux |
| Alternative: Rispéridone | 0,25–0,5 mg p.o. fixe 2×/j; en réserve, 0,25 mg toutes les 2 h, dose journalière max. 2 mg | Faible sédation, risque élevé de symptômes extrapyramidaux (en cas de doses faibles, plus faible risque qu’avec l’halopéridol) | – Contre-indication: maladie de Parkinson – Attention en cas de démence vasculaire |
| Mélatonine | Posologie individuelle 0,5–2 mg une fois par jour, 1–2 h avant le coucher | Sédation | Chez les patients à partir de 55 ans en cas d’insomnie |
| Lorazépam En complément d’un traitement par neuroleptiques | 0,5–1 mg p.o. jusqu’à 4 mg/j; en réserve, 4×1 mg/j | Sédation, dépression respiratoire | – Utilisable en cas de maladie de Parkinson – Risque: réaction paradoxale |
| Lorazépam En cas de sevrage alcoolique | 4×2,5 mg/j p.o.; en réserve, 4×2,5 mg/j p.o.; neuroleptiques uniquement en complément en cas d’agitation persistante | Sédation, dépression respiratoire | Risques: réaction paradoxale, dépression respiratoire |
| Mesures médicales d’urgence en situation aiguë (état d’excitation) | 1. Lorazépam2–4 mg i.m. ou midazolamen spray nasal (solution de 5 ml) 1 pulvérisation = 0,1 ml = 0,45 mg (0,2–0,4 mg/kg) 2. Halopéridol 0,5–3 mg i.m. (i.v. uniquement sous monitoring) | Transfert vers une unité de surveillance | |
Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/