EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch
Publié le 24.04.2018
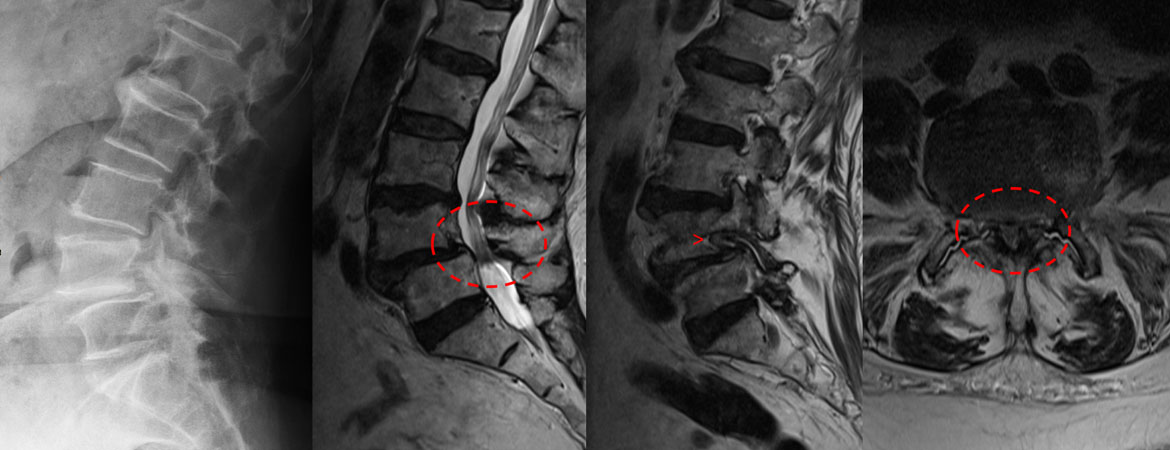
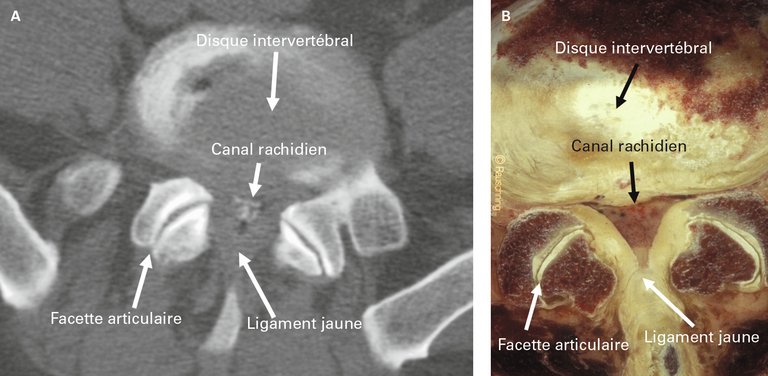
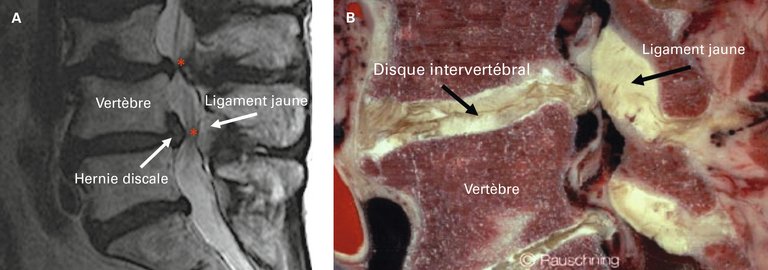
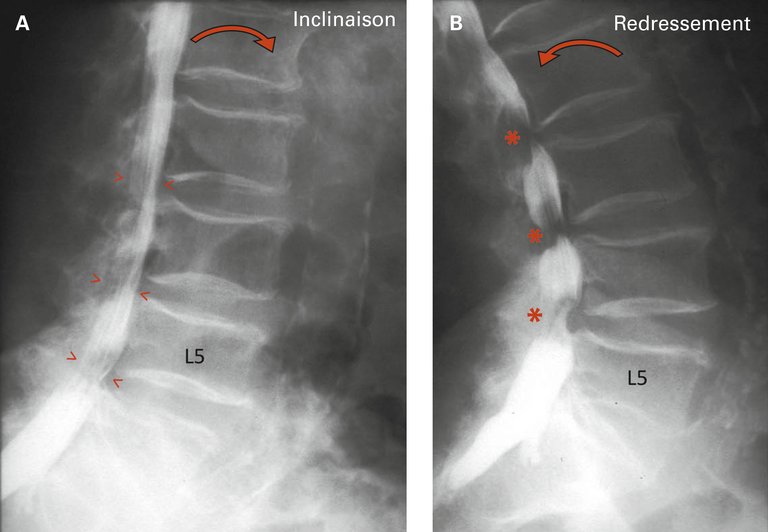
Avec l’augmentation de l’espérance de vie, de plus en plus de personnes atteignent un âge auquel la sténose rachidienne devient symptomatique. En outre, les gens souhaitent rester actifs et mobiles jusqu’à un âge avancé.
| Tableau 1: Consensus des principaux symptômes, compilés par un groupe d’experts composé de 64 leaders d’opinion dans le cadre d’une analyse Delphi (méthode d’enquête par questionnaires en plusieurs étapes), d’après [8]. |
| Paramètres anamnestiques/cliniques (par ordre décroissant de pertinence) |
| Douleurs dans les jambes ou la région fessière lors de la marche? |
| Amélioration des symptômes lors de l’inclinaison du buste vers l’avant? |
| Amélioration des symptômes lors de la pratique du vélo, en cas d’appui sur un chariot de supermarché? |
| Survenue de troubles moteurs et sensoriels lors de la marche? |
| Pouls pédieux présents, symétriques? |
| Jambes «molles» / faibles? |
| Maux de dos présents? |
| Tableau 2: Options thérapeutiques conservatrices. | |
| Traitement médicamenteux | Preuves certes faibles, mais «good clinical practice» |
| Paracétamol / AINS / gabapentine myorelaxants | Le traitement par antalgiques de palier I et de palier II de l’OMS est pertinent en cas de bonne réponse. Toutefois, un traitement prolongé par antalgiques opioïdes forts est uniquement justifié chez les patients non opérables |
| Corticoïdes (dose décroissante sur 5 jours, de 80 à 20 mg) | Sous forme de traitement d’attaque en cas d’exacerbation de la douleur |
| Physiothérapie, mesures de délordose, exercices de posture, orthèses | Faibles preuves, en complément/entraînement de base, accroissement de la force utile (démarche mieux assurée, coordination) |
| Infiltrations épidurales, foraminales, sacrées | Résultats contradictoires. |
| Effet à court terme. Dans la pratique clinique, (trop) souvent utilisées – nécessité d’une pose minutieuse de l’indication sur la base de l’examen clinique et de l’imagerie | |
| ++ En cas d’exacerbation aiguë de la douleur | |
| AINS = anti-inflammatoires non stéroïdiens, OMS = Organisation Mondiale de la Santé | |
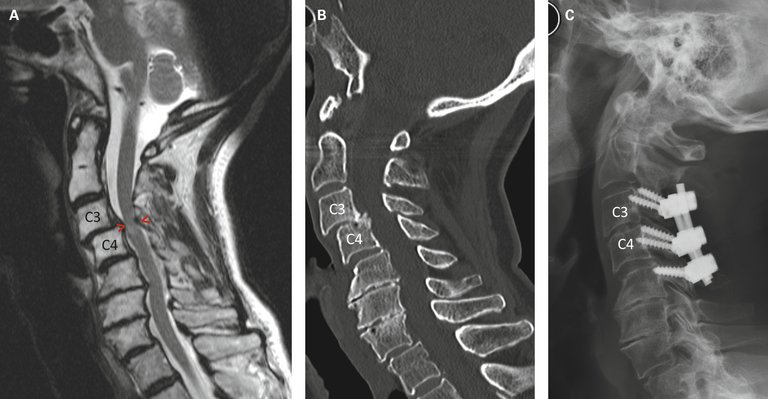
| Tableau 3: Options thérapeutiques chirurgicales: le spectre du traitement chirurgical est vaste. Le choix de la technique opératoire dépendant du problème clinique dominant et des anomalies radiologiques. Le traitement chirurgical peut comprendre une simple décompression et une décharge d’un nerf spinal, mais également une intervention reconstructrice complexe. La stabilisation/fusion en cas de spondylolisthésis dégénératif n’est plus recommandée de façon routinière sur la base des résultats d’une étude contrôlée et randomisée [20]. | |
| Décompression – procédé microchirurgical vs. procédé ouvert – laminotomie vs. laminectomie | La décompression microchirurgicale s’est aujourd’hui établie comme approche de référence. Il n’y a pas de preuve de la supériorité d’une technique par rapport à l’autre [28]. |
| Décompression et interventions de stabilisation Sont nécessaires en cas d’instabilités et de déformations | Les techniques mini-invasives permettent un traitement efficace et non agressif. En cas spondylolisthésis dégénératif, l’indication d’une fusion est controversée [20–22]. |
| Dispositif de soutien interépineux (+/– décompression) | Possible en tant qu’option moins invasive en cas de sténose légère ou modérée, taux élevés de ré-intervention [29]. |
Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/