EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch

Publiziert am 21.04.2020
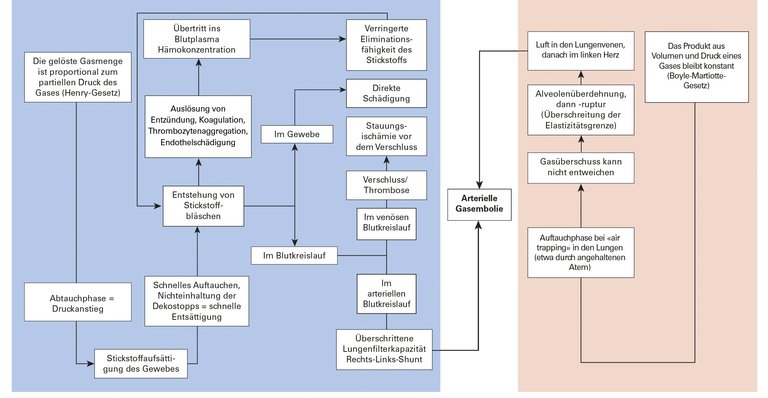
Ein erfahrener und gesunder Taucher entwickelt ab dem Auftauchen messerstichartige Schmerzen zwischen den Schulterblättern, Parästhesien der oberen Gliedmassen, diffuse Schmerzen und Probleme beim Wasserlassen.
| Tabelle 1: Die wichtigsten Erkrankungen, die beim Tauchen auftreten können. | ||||
| Dekompressions- unfall | Pulmonales Barotrauma | Stickstoffnarkose («Tiefseerausch») | Taucher-Lungenödem | |
| Klinisches Erscheinungsbild | Variabel (starke Müdigkeit, Unwohlsein, neurologische, Haut-, Gelenks- und Lungenbeschwerden) | Thoraxschmerz, Husten, Atemnot, Hämoptysen | Variabel, je nach Tauchtiefe (Verhaltensstörungen, kognitive Störungen, Euphorie oder Angst, Koma) | Atemnot, schaumartiger Auswurf, Hämoptysen |
| Zeitpunkt | Am Ende des Tauchgangs oder beim Verlassen des Wassers; bis zu 24 Stunden nach dem Tauchgang | Beim Auftauchen, insbesondere auf den letzten Metern vor der Wasseroberfläche | In der Tiefe (beim Auftauchen rascher Rückgang) | An der Wasseroberfläche oder in der Tiefe, häufig bei Anstrengung im kalten Wasser |
| Mechanismus | – Mechanischer Effekt von Gasbläschen in den Gefässen und/oder im Gewebe – Komplexe, durch die Schnittstelle Gasbläschen/Blut und Gasbläschen/Endothel mediierte Entzündungskaskade | Überdruck und Überdehnung der Lungenalveolen | Veränderung der Nervenleitfähigkeit in den Synapsen und den neuronalen Membranen | – Mechanismus umstritten – Überlastung der Lungenkapillaren |
| Tabelle 2: Faktoren, die einen Dekompressionsunfall (DU) begünstigen. | |
| Taucherbedingte Faktoren | Tauchbedingte Faktoren |
| Fortgeschrittenes Alter | Tauchtiefe und -dauer |
| Schlechte körperliche Verfassung | Sägezahnprofil (Jo-Jo-Profil) |
| Komorbiditäten und Medikamenteneinnahme | Mehrere Tauchgänge hintereinander |
| Stress, Müdigkeit, Dehydratation | Kaltes Wasser |
| DU in der Vorgeschichte | Körperliche Belastung |
| Höhenaufenthalt, Flug mit dem Flugzeug weniger als 12–24 Stunden nach dem Tauchgang | Nichteinhaltung der Dekompressionsregeln |
| Tauchen in Höhenlage (Bergsee) | |
| Tabelle 3: Regeln des «low bubble diving»[15] (Nachdruck mit freundlicher Genehmigung des Präsidenten der Schweizerischen Gesellschaft für Unterwasser- und Hyperbarmedizin, Dr. med. Claudio Camponovo). | |
| Massnahmen, welche die Blasenzahl tief halten | |
| 1 | Den Tauchgang mit grösster Tiefe beginnen. |
| 2 | Keine Sägezahn-Tauchgänge (Jo-Jo-Tauchgänge). Kein wiederholtes Auftauchen in den 10-Meter-Bereich. |
| 3 | Aufstiegsgeschwindigkeit in den oberen 10 Metern auf 5 Meter pro Minute reduzieren. |
| 4 | Sicherheitshalt in 3–5 m Tiefe während mindestens 5–10 Minuten. |
| 5 | Nullzeitgrenzen nicht ausreizen. Keine Deko-Tauchgänge. |
| 6 | Mindestens 4 Stunden Oberflächenintervall bis zum nächsten Tauchgang. |
| 7 | Maximal zwei Tauchgänge pro Tag. Ein tauchfreier Tag pro Woche. |
| 8 | Mindestens 2 Stunden Wartezeit bei geplantem Wechsel in eine höhere Höhe über Meer. |
| 9 | Meiden von grosser Hauterwärmung nach dem Tauchgang. Z.B. Sonnenbad, warme Dusche und Sauna. |
| 10 | Kälte, Dehydratation und Rauchen vermeiden. |
| 11 | Tauchen mit Nitrox nach Lufttabellen, Sauerstofftoxizität beachten. |
| 12 | Spezielle Tauchcomputer respektive Software vermindern das Risiko. |
| Massnahmen, die den Übertritt von Blasen in die arterielle Strombahn tief halten | |
| 13 | Keine Anstrengungen in den letzten 10 Metern des Aufstiegs. Körperliche Arbeiten unter Wasser sowie Strömung am Ende des Tauchgangs vermeiden. |
| 14 | Keine Anstrengungen in den ersten 2 Stunden nach dem Tauchgang: – An der Oberfläche Jackett nicht von Mund aufblasen. – Gerät im Wasser ausziehen und von Helfenden herausheben lassen. – Anstrengungsfreier Ausstieg an Land oder ins Boot (kein Pressen!). – Herumtragen von schweren Ausrüstungen vermeiden. |
| 15 | Absolutes Tauchverbot bei Erkältungen. Husten oder Forcieren des Druckausgleichs (Valsalva-Manöver) fördert den Übertritt von Bläschen in den arteriellen Kreislauf. |
Veröffentlicht unter der Copyright-Lizenz.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Keine kommerzielle Weiterverwendung ohne Genehmigung.
See: emh.ch/en/emh/rights-and-licences/