EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 44
support@swisshealthweb.ch
www.swisshealthweb.ch

Publié le 31.10.2017
| Tableau 1: Mots clés lors de l’anamnèse et diagnostics de suspicion. | ||
| Symptôme | Suspicion | Examens supplémentaires |
| Douleur persistante >2 semaines après une fracture de la tête radiale | Lésion concomitante pertinente (cartilage/ligaments)? | TDM ou IRM |
| Blocage, pincement | Corps intra-articulaire libre? Plica? | Echographie ou IRM |
| Crépitement en flexion/extension | Lésion du cartilage/arthrose? | Radiographie, IRM |
| Evitement de l’extension | Lésions internes? | TDM ou IRM |
| Engourdissement des doigts | Compression nerveuse? Problème au niveau du rachis cervical? | VCN/IRM |
| Douleur persistante chez l’enfant/l’adolescent | Ostéochondrite disséquante | Radiographie |
| TDM = tomodensitométrie, IRM = imagerie par résonance magnétique, VCN = vitesse de conduction nerveuse | ||
| Tableau 2: Diagnostics différentiels des douleurs au niveau du coude latéral. | |||||
| DD | Coude du joueur de tennis | Rupture des extenseurs | Instabilité du ligament latéral | Compression nerveuse radiale | OCD |
| Cause | Enthésiopathie progressive des extenseurs; pas d’inflammation | 1. Stade terminal du coude du joueur de tennis 2. Cortisone 3. Traumatisme | Défaillance de l’appareil ligamentaire latéral 1. Cortisone 2. Traumatisme | Compression de la branche profonde du nerf radial | Cause inconnue |
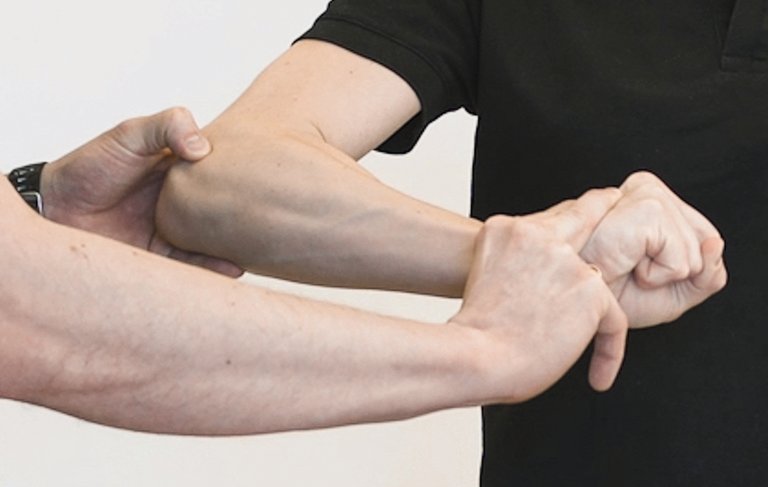
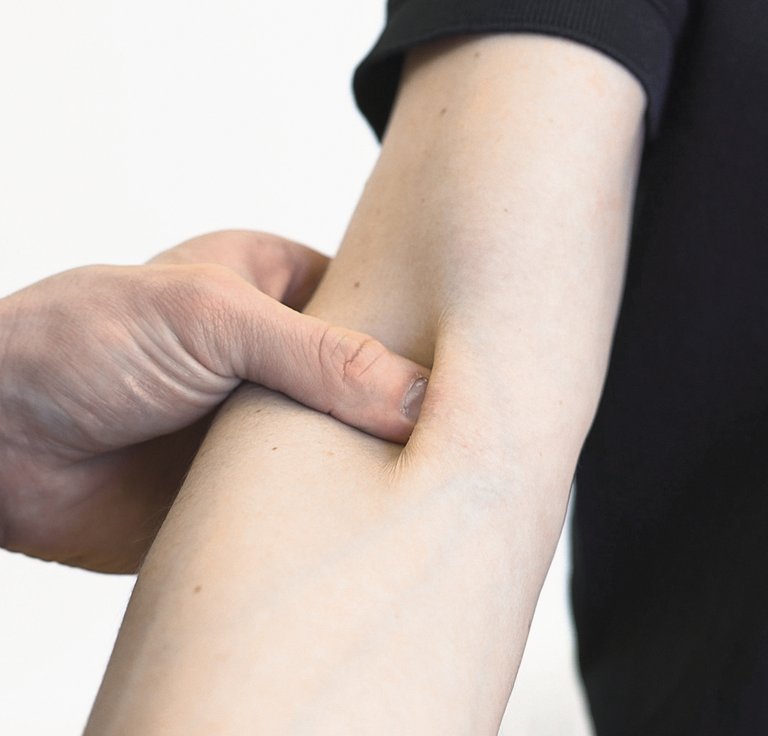
| Diagnostic clinique | Surcharge des extenseurs (test de Cozen) et exclusion d’autres diagnostics | Test de Cozen | – Test du tiroir – Test de la chaise | – Impossibilité de dresser l’index – Reproduction de la douleur par supination contre résistance | Pression sur le capitellum |
| Examens supplémentaires | – Radiographie (calcaire) – Echographie (tendons) – IRM (lésions secondaires) | Echographie ou IRM | Echographie ou IRM | – Echographie avec infiltration diagnostique/thérapeutique – EMG/VCN évtl. résultat faussement négatif | IRM |
| DD = diagnostic différentiel, OCD = ostéochondrite disséquante, IRM = imagerie par résonance magnétique, EMG = électromyographie, VCN = vitesse de conduction nerveuse | |||||
| Tableau 3: Diagnostics différentiels des douleurs au niveau du coude médial. | ||||
| DD | Coude du golfeur | Instabilité | Compression nerveuse (ulnaire) | Coude du lanceur |
| Cause | Enthésiopathie progressive du groupe des fléchisseurs/pronateurs; pas d’inflammation | Défaillance du ligament interne (LCU) | Compression primaire du nerf ulnaire | Insuffisance du LCU → ostéophytes postéro-médiaux et arthrose |
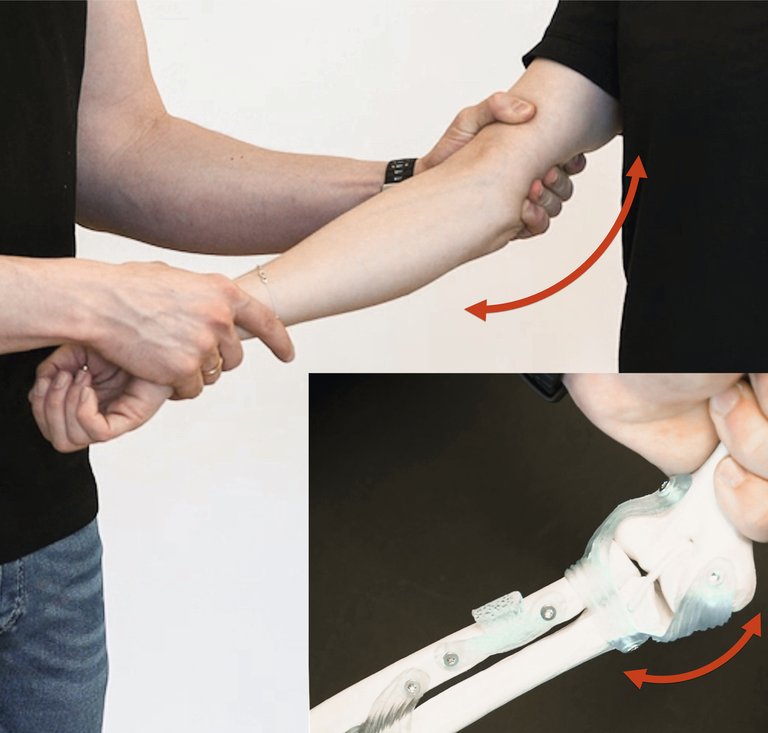
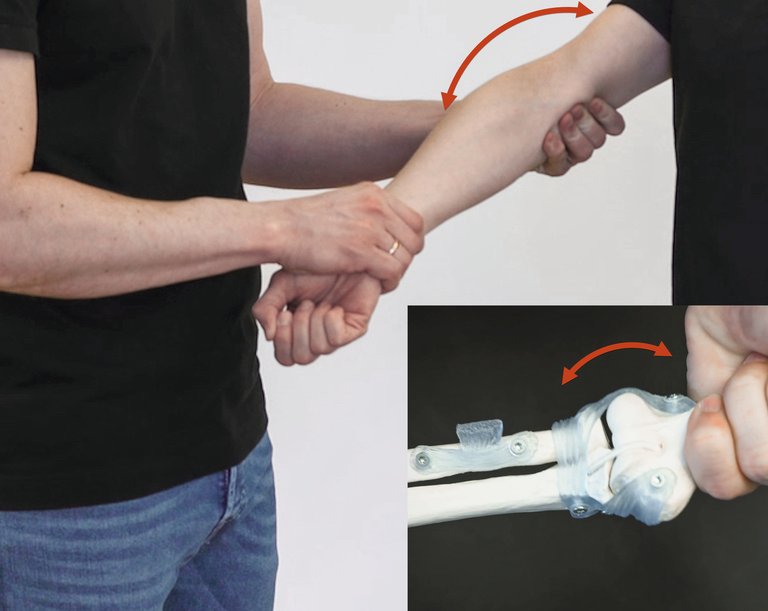
| Diagnostic clinique | – Test de Cozen inversé – Flexion/pronation contre résistance – Nerf ulnaire également atteint dans >60% des cas (test de Tinel) | – Test de contrainte en valgus – «Moving valgus apprehension» | – Test de Tinel – Signe de Froment – Test de flexion | Douleur à la pression postéro-médiale et ressaut médial |
| Examens supplémentaires | – Radiographie (calcaire) – Echographie (tendons/ligaments) | – Echographie – (Arthro-)IRM | EMG/VCN (nerf) | IRM/arthro-TDM |
| DD = diagnostic différentiel, TDM = tomodensitométrie, IRM = imagerie par résonance magnétique, LCU = ligament collatéral ulnaire, EMG = électromyographie, VCN = vitesse de conduction nerveuse | ||||
Publié sous la licence du droit d'auteur.
"Attribution - Non-Commercial - NoDerivatives 4.0"
Pas de réutilisation commerciale sans autorisation..
See: emh.ch/en/emh/rights-and-licences/